Ver traducción automática
Esta es una traducción automática. Para ver el texto original en inglés haga clic aquí
#Novedades de la industria
Terapia fotodinámica antimicrobiana: un nuevo enfoque terapéutico para las enfermedades infecciosas
El contexto de la resistencia emergente a los antibióticos y nuestro primer estudio en humanos con pacientes de malaria
Este artículo se publicó inicialmente en el substack "Luz y ecuanimidad". Haga clic en el siguiente enlace para leer más contenido de la subpila y suscribirse:
https://lightandequanimity.substack.com
Resumen
En tiempos de resistencia emergente a los antibióticos, la terapia fotodinámica antimicrobiana podría ser una alternativa terapéutica prometedora para las enfermedades infecciosas. Describo sus ventajas frente a los antibióticos; cómo se utiliza actualmente, aunque también de forma limitada; y cómo podría tener una aplicación más generalizada en el futuro. En este contexto, resumo nuestro reciente estudio en el que se utilizó el sistema Endolaser de Weber Medical para tratar a pacientes de malaria con terapia fotodinámica antimicrobiana, demostrando tanto la seguridad como la eficacia de nuestro protocolo.
Terapia fotodinámica antimicrobiana
En mi último subapartado, destaqué en qué se diferencia la Terapia Fotodinámica de la Fotobiomodulación "normal", y expliqué sus mecanismos que podemos utilizar para tratar infecciones víricas, bacterianas, fúngicas y parasitarias.
Pongámoslo ahora en el contexto de un importante reto para la salud pública mundial: el desarrollo de la resistencia a los antibióticos, es decir, la capacidad de los agentes patógenos para crecer a pesar de la exposición a los antibióticos.
Sir Alexander Fleming descubrió el primer antibiótico, la penicilina, en 1928, pero su uso generalizado no alcanzó su punto álgido hasta mediados de la década de 1950. Los antibióticos han sido un gran éxito durante muchas décadas, pero los mecanismos naturales de selección microbiana en combinación con un uso inadecuado están dando lugar cada vez más a cepas de patógenos multirresistentes. Las consecuencias naturales son los fracasos terapéuticos y, en consecuencia, mayores tasas de morbilidad y mortalidad, hospitalizaciones más prolongadas y aumento de los costes sanitarios. Aquí tiene una buena publicación si quiere leer más sobre los mecanismos moleculares de la resistencia a los antibióticos:
La necesidad de desarrollar tratamientos alternativos a los antibióticos convencionales es urgente y esta es una oferta para examinar en detalle una de esas alternativas: la terapia fotodinámica antimicrobiana (aPDT). La aPDT se basa en el uso de "fotosensibilizadores" (como la riboflavina, como veremos más adelante) que se unen a objetivos específicos y los "marcan". A continuación, los fotosensibilizadores se activan mediante luz de longitudes de onda específicas, según sus respectivas bandas de absorción. En presencia de oxígeno, los procesos fotoquímicos generan especies reactivas de oxígeno, lo que provoca la muerte de los microorganismos por oxidación del material genético, así como de las membranas celulares y otros componentes celulares cruciales. El tejido circundante no resulta dañado si se utilizan fotosensibilizadores con la selectividad adecuada.
El método presenta varias ventajas frente a los antibióticos:
- también funciona con patógenos resistentes a los antibióticos, debido a su mecanismo de acción multiobjetivo.
- puede utilizarse para tratar muchos tipos diferentes de patógenos, incluidas bacterias, hongos, virus y parásitos. Alves et al. proporcionan una lista en su revisión.
- sus efectos se despliegan en el orden de segundos, mientras que los antibióticos tardan horas o incluso días en actuar.
- debido a que los efectos se despliegan de forma diferente y tan rápidamente, los patógenos parecen incapaces de desarrollar resistencias contra la aPDT, al menos hasta donde sabemos actualmente.
Suena bastante bien, ¿verdad? Entonces, ¿por qué la aPDT sigue siendo relativamente desconocida y no se utiliza de forma generalizada?
Principalmente porque los aPDT-fotosensibilizadores necesitan un lugar específico al que puedan unirse y al que pueda llegar la luz con la longitud de onda y la dosis adecuadas. Naturalmente, esto es mucho más fácil para las infecciones superficiales y localizadas, como las heridas crónicas, la sinusitis crónica y las infecciones de la piel y la cavidad bucal. Estas aplicaciones de la aPDT están bastante bien reconocidas. Sin embargo, a veces se describe como inaplicable contra infecciones sistémicas, principalmente por dos razones:
- es mucho más complicado identificar la localización correcta a la que debe dirigirse la terapia.
- se requiere una tecnología sofisticada para administrar la luz a estas localizaciones (que son, potencialmente, múltiples localizaciones en todo el cuerpo) o sistémicamente. Hay que tener en cuenta que la gran mayoría de los dispositivos de PBM facilitan la aplicación de luz externa, pero no invasiva.
En pocas palabras, aunque el principio de la aPDT está ampliamente reconocido y aceptado, su aplicación práctica in vivo se ha limitado hasta ahora a infecciones principalmente superficiales y localizadas.
Nuestro estudio en pacientes con malaria: La terapia fotodinámica antimicrobiana para la malaria es segura e induce una reducción significativa del recuento de parásitos
Este es el contexto del estudio que recientemente he publicado junto con el Dr. Michael Weber, Robert Weber, el Dr. Habeeb Ali y el Dr. Matthias Wojcik. Utilizamos un protocolo aPDT con Riboflavina (Vit B2) como fotosensibilizador para tratar la forma más grave de Malaria - una infección sistémica causada por plasmodium falciparum, un parásito protozoario unicelular. El estudio se diseñó como prueba de seguridad y de concepto. La riboflavina es gratuita ("generalmente reconocida como segura" por la FDA estadounidense), barata y, al mismo tiempo, un fotosensibilizador muy potente. Al anticipar los resultados, nos alegró mucho comprobar que el protocolo era eficaz y totalmente seguro.
Pero antes de entrar en detalles, reflexionemos sobre por qué la malaria causada por Plasmodium falciparum es una diana adecuada para el protocolo aPDT. Por un lado, existen sólidos datos de laboratorio que demuestran que el principio aPDT funciona bien en este tipo concreto de patógeno. El sistema MIRASOL que ya mencioné en mi último post podría, por ejemplo, utilizarse para reducir el porcentaje de parasitemia de 0,97 antes del tratamiento a <0,0005% después del tratamiento. Puede encontrar enlaces a otros estudios que concluyeron resultados similares sobre la purificación de muestras de sangre de Plasmodium falciparum en la sección de bibliografía más abajo.
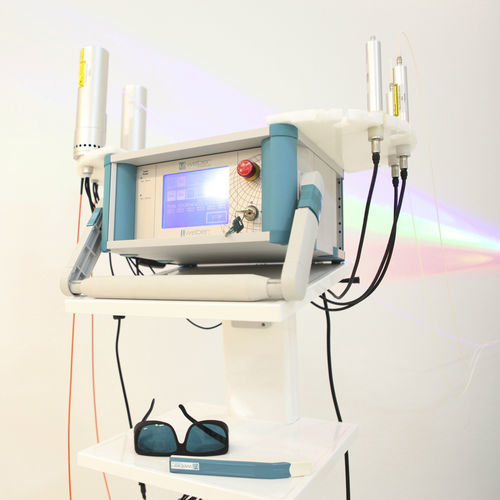
La segunda parte de por qué la malaria es un objetivo adecuado para el protocolo aPDT, a pesar de ser una infección sistémica interna, es que Plasmodium falciparum tiene una fase de desarrollo dentro de los glóbulos rojos maduros. Así pues, nuestra lógica era tratar la enfermedad durante esa etapa, en la que la riboflavina (nuestro fotosensibilizador) se une a los parásitos mientras se encuentran en su mayor parte dentro de los glóbulos rojos. La fotoactivación puede lograrse entonces mediante la aplicación intravenosa de luz ultravioleta y azul (facilitada por el sistema Endolaser de Weberneedle), ya que éstas son las longitudes de onda necesarias para la activación fotodinámica de la riboflavina. La sofisticada tecnología de aplicación es crucial en este punto.
No voy a escribir demasiado sobre los detalles de nuestro estudio - puede encontrarlos todos aquí:
https://www.jclinmedcasereports.com/articles/OJCMCR-2111.pdf
El resumen rápido es que utilizamos el recuento de glóbulos blancos y la prueba de volumen de células empaquetadas (un análisis de sangre general que se hace para diagnosticar la deshidratación, o niveles anormalmente bajos o altos de glóbulos rojos) para comprobar la seguridad del protocolo. Para evaluar la eficacia del protocolo, realizamos recuentos de parásitos y dejamos que los pacientes informaran cuantitativamente de la evolución de sus síntomas. Los resultados de nuestro grupo de estudio se compararon con los de un grupo de control que recibió terapias combinadas estándar basadas en la artemisinina (TCA).
A continuación se ofrece un resumen de los valores de recuento de parásitos en ambos grupos. Es importante destacar que las TCA ofrecen resultados buenos y rápidos en la mayoría de los casos. Ver que nuestro protocolo aPDT conseguía una eliminación de parásitos aún más rápida fue muy alentador para nosotros. Del mismo modo, los síntomas mejoraron de media un poco más rápido en el grupo aPDT que en el grupo de control. No se detectaron cambios significativos en el volumen celular empaquetado ni en el recuento de glóbulos blancos. Un resultado muy deseado, podemos decir.
¿Podemos utilizar este protocolo para tratar todo tipo de infecciones?
Sin duda es demasiado pronto para hacer tal afirmación, pero lo que sabemos hasta ahora sugiere que el protocolo puede utilizarse eficazmente contra diversos patógenos. Sin embargo, también conocemos algunos aspectos que influyen en la respuesta probable de los pacientes al protocolo. Como ya se ha mencionado, el curso de la enfermedad debe ofrecer de algún modo un lado de tratamiento espacial adecuado, lo que no siempre es el caso de las enfermedades sistémicas. Además, las barreras microbianas, es decir, las paredes celulares microbianas y las biopelículas, desempeñan un papel crucial. En general, las bacterias Gram-positivas son más susceptibles a la aPDT que las Gram-negativas y los hongos. Al igual que los antibióticos, los fotosensibilizadores no pueden penetrar eficazmente en las biopelículas, por lo que las "comunidades de patógenos protegidas por biopelículas" son menos susceptibles a la aPDT. Sin embargo, los fotosensibilizadores empaquetados con nanomateriales (y, por supuesto, otras "soluciones de administración") pueden utilizarse para resolver estos problemas de administración. Como de costumbre, os ofrezco una buena lectura para profundizar en este tema.
Creo que la TFD antimicrobiana puede desempeñar un papel importante en la forma de tratar las enfermedades infecciosas en el futuro. Los resultados de nuestro estudio fueron muy alentadores pero, sin duda, se necesita mucha más investigación.
Por Martin Junggebauer
https://www.linkedin.com/in/martin-junggebauer-3892b566/